

Esteban Ortiz-Prado (1,2)
Marco Silva-Romo (3)
![]()
Darío Ramírez (2) Francisco Silva P. (4) Jorge Ponce (2)
![]()
![]()
Este artículo está bajo una licencia de Creative
Commons de tipo Recono- cimiento – No comercial
– Sin obras derivadas 4.0 International
![]()
Médico. Profesor Facultad de Ciencias de la Salud, Universidad de las Américas, Quito-Ecuador.
Gerencia de Investigación Científica, Empresa Pública de Fármacos – ENFARMA EP, Quito-Ecuador.
Médico Tratante, Servicio de Traumatología y Ortope- dia, Clínica Olimpus, Quito-Ecuador.
Médico Tratante, Servicio de Traumatología y Ortope- dia, Clínica Integral, Quito-Ecuador.
Correspondencia:
Dr. Esteban Ortíz-Prado
E-mail: e.ortizprado@gmail.com
![]()
Recibido: 20 – Noviembre – 2014
Aceptado: 19 – Diciembre – 2014
![]()
Palabras clave: Enfermedades infecciosas, Osteomielitis, Oxigenación hiperbárica, Trata- miento, Revisión, Ecuador.
Resumen
La osteomielitis crónica es una infección latente, usualmente pro- longada, que afecta el tejido óseo y es causada, principalmente, por bacterias y hongos. Suelen ocurrir procesos de reagudización en intervalos de semanas, meses y hasta años. Este tipo de infecciones son muy difíciles de controlar, debido a que los antibióticos y las células del sistema inmunológico no pueden actuar efectivamente en este tipo de tejido. El tratamiento de este tipo de infecciones implica el uso de grandes dosis de antibióticos por tiempos prolongados, procedimien- tos quirúrgicos e incluso se puede llegar a la amputación del miembro afectado. En el Ecuador se han registrado 8967 egresos hospitalarios desde el año 2001 al 2011, siendo los más afectados niños y adolescen- tes menores de 15 años. La terapia hiperbárica de oxígeno aumenta la disponibilidad de oxígeno en el organismo del paciente, gene- rando efectos beneficiosos como: control de infecciones, desarrollo de nuevos tejidos y cicatrización rápida. En varios estudios se han reportado las ventajas de la aplicación de esta terapia en pacientes de osteomie- litis crónica. En Ecuador existen cinco cámaras hiperbáricas, las cuales podrían ser utilizadas para aplicar esta terapia como coadyuvante en el tratamiento de este tipo de infección, reduciendo tiempo de hospita- lización y reemplazando el uso de cirugías.
Keywords: Infectious diseases, Osteomyelitis, Hyperbaric oxygenation, Therapy, Review,
Ecuador.
Abstract
![]()
Forma de citar este artículo:
Ortiz-Prado E, Silva-Romo M, Ramírez D, Silva F, Ponce J. Osteomielitis crónica y terapia con oxígeno hiperbárico como
coadyuvante terapéutico. Rev Med Vozandes 2014; 25: 69 – 76
Chronic osteomyelitis is a long-lasting infection of the osseous tissue by bacteria or fungi. During this time, acute infection symptoms can appear at intervals of week, months or even years. This type of infection is very difficult to control, because the antibiotics and the cells of the immune system cannot function effectively in this type of tissue. The treatment involves the use of large doses of antibiotics for prolonged periods, and even surgical procedures that can reach the amputation of the affected limb. In Ecuador there have been 8967 hospital discharges from 2001 to 2011, children and adolescents below 15 years have been the most affected. Hyperbaric oxygen therapy increases the availability of oxygen in the patient’s body, producing beneficial effects such as infection control, development of new tissue and rapid healing. Several studies have reported the advantages of the application of this therapy in patients with chronic osteomyelitis. In Ecuador, there are five hyperbaric chambers, which could be used to implement this therapy as an adjunct in the treatment of this type of infection, reducing hospitalization time and replacing the use of surgeries
Revista Médica Vozandes 69
La osteomielitis es una infección del tejido óseo que puede generarse de manera directa a través de fracturas, o de manera indirecta por medio del torrente sanguíneo. Esta infección puede ser causada por hongos o bacterias, sien- do Staphylococcus aureus el principal agente etiológico. La osteomielitis crónica es una de las infecciones más difíciles de tratar por la poca vascularidad de los huesos y la profundidad de los tejidos [1, 2]. Esta infección tiene una incidencia de aproximadamente 2 por cada 10000 personas a nivel mundial. Anteriormente la mortalidad llegaba a más del 30%; sin embargo, desde la introducción de los anti- bióticos en la medicina moderna, la mortalidad se ha reducido dramáticamente a menos del 1% [3]. En Ecuador se han registrado 8967 casos de osteomielitis desde el año 2001 al 2011, siendo los más afectados los niños y adoles- centes menores de 15 años.
El tratamiento consiste en antibióticoterapia agresiva, control clínico y observación estrecha, hospitalización prolongada en muchos casos, limpiezas quirúrgicas a repetición y otros procedimientos quirúrgicos agresivos como las amputaciones [4, 5]. A pesar de que se han hecho avances importantes en el tratamiento de la osteomielitis, las complicaciones y consecuencias en los pacientes y en los sistemas de salud nos obligan a buscar alternativas costo-efectivas y útiles para mejorar la calidad de vida de los pacientes y ahorrar dinero al Estado.
La terapia hiperbárica de oxígeno (HBOT por sus siglas en ingles), consiste en exponer al paciente a un ambiente modificado con 100% de oxígeno y dos a tres atmosferas absolutas de presión. Bajo estas condiciones el oxígeno se pude difundir en el plasma sanguíneo y ya no solo encontrarse unido a la hemoglobina en los glóbulos rojos. De esta manera se aumenta la disponibilidad del mismo para el organismo. De esta forma los neutrófilos pueden producir mayor cantidad de especies oxidantes, en espe- cial especies oxidantes de oxígeno (ROS por sus siglas en inglés), aumentando la capacidad del sistema inmune para controlar infecciones. Otros de los efectos de la terapia incluyen la formación de nuevos tejidos y el aumento de la concentración de moléculas antibióticas en las células bacterianas, potenciando así su efecto.
El Ecuador aún no cuenta con un sistema de guías clínicas médicas y terapéuticas estandarizadas para el manejo de la osteomielitis crónica y la información disponible sobre tratamiento, diagnóstico y pronóstico es variada. Por otra parte, en Ecuador existe la infraestructura para la aplicación de la terapia hiperbárica de oxígeno, por lo que su em- pleo sobre la osteomielitis crónica podría ayudar a mejorar la calidad de vida del paciente, reduciendo el tiempo de hospitalización y el número de intervenciones quirúrgicas.
La osteomielitis crónica se define como la infec- ción crónica del hueso o cualquier tejido óseo en el cuerpo, es causada por varios patógenos y en la mayoría de veces puede ser consecuencia de una osteomielitis aguda que no fue tratada de for- ma adecuada [3, 4, 6]. La mayoría de las veces es causada por la siembra directa de patógenos a raíz de fracturas expuestas, el uso de implantes óseos o contaminación cruzada [4, 7–9]. El agente etiológico puede ser bacteriano (el más común), viral o fúngico [4, 6, 10–13]. En adultos, Staphylococcus aureus es el microorganismo más común, segui- do de Streptococcus spp. y Staphylococcus coa- gulasa negativos [14]. En niños menores de un año se ha encontrado Staphylococcus aureus, Strep- tococcus agalactiae y Escherichia coli, mientras que para niños mayores de un año se ha iden- tificado Staphylococcus aureus, Streptococcus pyogenes y Haemophilus influenzae. Sin embar- go, la incidencia de este último ha bajado gra- cias a la vacuna contra este microorganismo [4, 6, 15].
Una vez que el microorganismo ha colonizado el tejido se establece una infección aguda. Sin embargo, el tejido óseo es poco sensible a los antibióticos por lo que una osteomielitis aguda tratada de manera insuficiente puede mantener un foco infeccioso latente o un estado subclínico que posteriormente se expresará como un nuevo proceso infeccioso a nivel del hueso afectado [16]. Este proceso puede manifestarse al cabo de varios meses e incluso años por reiteradas ocasio- nes, desde una forma leve hasta la presencia de fístulas y abscesos que pueden llegar a com- prometer gravemente al paciente [17–19]. Otro mecanismo, poco conocido en la osteomielitis crónica, es la formación de una película bac- teriana conocida como biofilm. Esta película se la define como la conjunción de bacterias embebidas en una matriz (normalmente de polisacáridos), otorgándoles a las bacterias una protección adicional, volviéndose más resistentes a los antibióticos y otras medidas coadyuvantes, siendo necesario en la gran mayoría de casos administrar dosis cada vez mayores de antibióticos de última generación [4, 15, 20–22].
Existen varios factores que pueden reagudizar el cuadro clínico y están relacionados con el estado nutritivo e inmunológico, presencia de enfermedades crónicas (como diabetes), alco- holismo, exposición a temperaturas bajas, trau- matismos y cirugías a nivel del hueso afectado [6].
La principal característica en la anamnesis de esta patología es el antecedente de una osteomielitis aguda, el dolor cró- nico en los pacientes y la impotencia funcional. Duran- te el examen físico son evidentes ciertos cambios tróficos a nivel de la piel: pigmentación, abscesos subcutáneos, fístulas, celulitis y poca vascularización cutánea a nivel del área que la torna sensible [6]. Estos mismos signos se pueden evidenciar cada vez que se produce una reagudización del proceso infeccioso. El paciente acude generalmente con dolor a nivel de la zona afectada y un complejo in- flamatorio evidente: edema, calor, sensibilidad al tacto y eritema. En casos más avanzados y si el microorganismo que causa el proceso infeccioso es más agresivo se pue- den producir abscesos, fistula y supuración, con fiebre y toma del estado general.
Adicional a la historia clínica, algunos parámetros de labo- ratorio tienen especificidad y sensibilidad variable para el diagnóstico. En la biometría hemática, la leucocitosis y elevación de reactantes de fase aguda, como la velocidad de sedimentación globular y la proteína C reactiva, po- drían ayudar a contribuir con la clínica de los pacientes. Si la zona afectada tiene apertura directa hacia la piel, se podrían realizar cultivos y antibiogramas de la secreción y las zonas cruentas. Para complementar estos exámenes, se pueden usar técnicas de imagenología como radiografías, tomografía axial computarizada y resonancia magnética, las mismas que tienen ciertas características especiales [6]. En las imágenes obtenidas, se hacen evidentes signos caracterís- ticos de la patología, como deformidad de la estructura ósea provocada por engrosamiento de las corticales, áreas de osteolisis extendidas, reacción perióstica, secuestros óseos e involucros que inclusive pueden llegar a comprometer la morfología ósea y producir grandes defectos anatómicos. Para determinar la extensión de la infección es necesario realizar exámenes adicionales, como una fistulografía. También, se puede realizar un diagnóstico diferencial al evidenciar la presencia de tumores óseos [23–25].
El tratamiento de la osteomielitis crónica está sujeto a la virulencia, tolerancia y resistencia del microorganismo infectante. Cuando el paciente presenta una reagudización leve, se prescribe medicación analgésica y reposo. En base de los resultados del cultivo y el antibiograma, se pueden emplear antibióticos específicos para el microorganismo infectante, por vía intravenosa en las primeras semanas y luego por vía oral durante 3 a 6 meses. En caso de mayores complicaciones, se debe considerar la aplicación de procedimientos quirúrgicos. Sin embargo, la aplicación de estos procedimientos no tiene una alta efectividad, ya que se debe tomar en cuenta que la evolución natural de esta patología no es buena y el procedimiento podría vulnerar los tejidos poco vascularizados.
Existe otro método de tratamiento vigente y propuesto por Papineau, que se lo realiza en diferentes tiempos quirúrgicos,
orientado a limpiar el foco infeccioso, drenar secre- ción, erradicar secuestros, dar buena cobertura a los tejidos, rellenar tejido necrótico con hueso es- ponjoso y cierre secundario [26–28]. Esta metodolo- gía ha tenido mejores resultados; sin embargo, a pesar de todo el esfuerzo que se pone para tratar esta enfermedad, el pronóstico suele ser malo y a lo largo de la vida el paciente puede presentar varias reagudizaciones que le obligarán a permanecer durante varios meses hospitalizado, realizándose múltiples cirugías e inclusive el proceso podría lle- gar a ser tan agresivo que tendrían lugar fracturas espontáneas y destrucción ósea, para lo cual se indica la amputación del miembro afectado [29, 30].
En Ecuador, los reportes disponibles en bases de datos académicas son muy escasos sobre esta patología. En el país, desde el año 2001 al 2011 se han registrado un total de 8967 casos de osteomielitis como egresos hospitalarios; sin embargo, la morbilidad como tal es poco descrita. Al revisar los totales por año se puede ver que existe una tendencia creciente en la presencia de este tipo de infección; figura 1. En este mismo intervalo de tiempo, se han registrado 203 defunciones por esta causa [31]; tabla 1.
Se debe tomar en cuenta que las estadísticas dispo- nibles en las bases de datos del Instituto Ecuatoriano de Estadísticas y Censos (INEC) no diferencian si se trata de osteomielitis aguada o crónica, por lo cual pacientes que presentan osteomielitis crónica pudieron ser reingresados al centro hospitalario varias veces a lo largo de los años al presentarse una reagudiza- ción, lo cual sería indicativo de que el tratamiento no fue efectivo.
Cuando se revisa los totales de egresos hospitalarios por grupos de edad, se observa que los grupos más afectados son los niños menores a 15 años; figura 2. No obstante, al revisar el total de defunciones, el gru- po con un mayor número acumulado son los adultos mayores de 65 años (tabla 1) que representan más del 50% del total. Este grupo es más vulnerable a la infección posiblemente porque su sistema inmune no logra controlar suficientemente bien el crecimiento de los microorganismos; además, muchos quizás no podrían resistir las múltiples intervenciones quirúrgicas necesarias. De igual manera, los grupos de menores edades podrían recuperarse más fácilmente de los procesos quirúrgicos, aunque, en el caso de una amputación, tendrían una afectación de por vida.
En relación a la terapia usada en el país para tratar este tipo de patología no existen guías estandarizadas; sin embargo considerando los antibióticos que en la literatura médica disponible se usan para tratar infecciones atribuidas a los patógenos descritos anteriormente, vemos que el país ha gastado más de US$ 170 millones en 5 años [32]. A pesar de que este tipo de antibióticos son usados en otras patologías, es sólo una muestra de cuánto dinero se gasta en patologías de origen infeccioso en el país; figura 3.
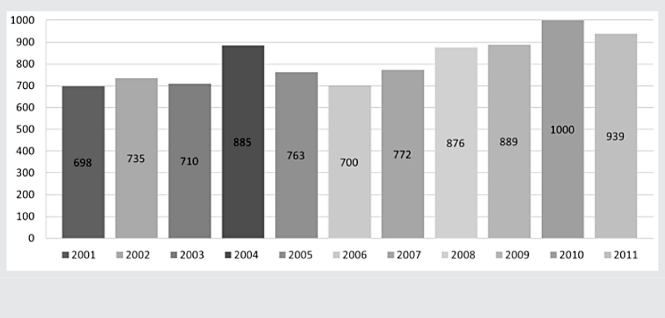
Figura 1. Egresos hospitalarios en Ecuador debidos a Osteomielitis durante el período 2001 a 2011.
La terapia hiperbárica de oxígeno (HBOT por sus siglas en inglés) consiste en generar, dentro de una cámara de presión, un ambiente con una presión barométrica superior a la de 1 atmosfera (1ATM) que equivale a 760 mmHg. Las cámaras pueden ser de tipo monoplaza (para una persona) o multiplaza para más de 2 personas (usualmente 10) inclu- yendo personal médico [33–35]. Dentro de estas cámaras, un flujo constante de aire y oxigeno (O2) garantizan el barrido de gases de exhalación. El paciente que se encuentra respirando aire (21% oxígeno y 78% de hidrogeno) requiere de un flujo continuo de oxígeno al 100% con lo que los niveles de O2 más la elevada presión atmosférica o barométrica lograrán una presión parcial atmosférica (y por ende alveolar
y arterial) de más de 3000 mmHg [36]. Bajo estas condiciones, el oxígeno puede ser controlado por períodos de tiempo y tener etapas de “as- censo” para de esta forma evitar convulsiones por exceso de oxígeno [37, 38]. Dependiendo de la “profundidad” y las ATM con las cuales se regule la cámara, el resultado será tener grandes can- tidades de oxigeno unido a la hemoglobina, y a la vez gran cantidad de oxigeno diluido en todos los tejidos, incluyendo los óseos [34].
Al exponer los pacientes a este ambiente mo- dificado, se aumenta el oxígeno disponible que tienen todos las células y tejidos, incluyendo los neutrófilos para generar especies reactivas, es-
| ||
|
|
|
|
|
|

Figura 2. Total de egresos hospitalarios en Ecuador debidos a Osteomielitis por grupos de edad, durante el período 2001 a 2011
pecialmente especies reactivas de oxígeno (ROS por sus si- glas en Ingles) [39, 40]. Otro efecto importante es la destrucción de biofilms. Los biofilms han sido señalados como un factor transcendental para el aparecimiento de multiresistencia en poblaciones y comunidades de microorganismos. De la misma forma, estas estructuras han sido identificadas como una de las mayores causales que impiden la correcta cicatri- zación de heridas [41, 42]. El oxígeno y las ROS son moléculas pequeñas que pueden ingresar fácilmente en la matriz de polisacáridos que protegen a los microrganismos dentro del biofilm y de esta manera pueden destruir la integridad de la misma, facilitando el ingreso de antibióticos y neutrófilos [43]. Aunque la aplicación sola de HBOT no es recomenda- da para la destrucción de biofilms, se la recomienda como parte de un conjunto de medidas necesarias para atacar el problema [44]. Adicionalmente, la presencia de altas can- tidades de oxígeno, facilita procesos celulares dependien- tes de oxígeno, como la neoangiogénesis, la síntesis de colágeno y la osteogénesis. Todos estos procesos son esen- ciales en la formación de nuevo tejido para la cicatrización de heridas [41, 45–48].
Aplicación en la osteomielitis crónica
Existen varios reportes del uso de la HBOT como tratamiento coadyuvante para el tratamiento de osteomielitis. Lentrodt et al., evaluaron el uso de HBOT conjuntamente con anti- bióticos sobre tres casos infantiles de osteomielitis crónica mandibular. Luego de realizar las terapias se realizó un monitoreo por cinco años en los que no se encontró signos de reagudización o reaparecimiento de la infección. Como principales ventajas se redujo el tiempo de hospitalización de los pacientes y se eliminó la necesidad de aplicación de cirugía [45]. En otro estudio realizado por Lawrence et al., se encontraron resultados similares en un paciente de 64 años [49]. En el trabajo realizado por Ahmed et al., se analizó el caso de cinco pacientes con altos factores de riesgo que
podían comprometer su recuperación; sin embargo, luego de utilizar la HBOT conjuntamente con la te- rapia médica estándar, se lograron recuperar en un menor tiempo del previsto, reduciendo en promedio
días de hospitalización en comparación con los pacientes que no recibieron la HBOT [50]. Reportes si- milares se han dado para casos de osteomielitis ver- tebral crónica [51].
Terapia hiperbárica en Ecuador
En los últimos años en Ecuador el uso de medicina hiperbárica se ha popularizado debido a varios reportes de prensa en periódicos de impacto local como nacional [52–56]. En Internet se puede encontrar anuncios de cinco cámaras hiperbáricas en Ecuador (dos en Quito y tres en Guayaquil). Sin embargo, los usos terapéuticos destinados de los mismos parecerían estar mayoritariamente destinados a la cirugía cosmética y al buceo deportivo.
Guía para el tratamiento
El tratamiento médico y quirúrgico de la osteomielitis crónica podría ser mejorado con el uso de oxígeno hiperbárico; en este sentido, exponemos una guía resumen de tratamiento establecida según la literatura.
Los objetivos de la terapia comprenden: oxigenar tejido isquémico, potenciar las defensas del paciente al mejorar la actividad de los leucocitos, potenciar la actividad de los antibióticos, estimular la angiogénesis y estimular la actividad osteoblástica. Como criterios de admisibilidad se pide evidencia de la cronicidad de la infección e imposibilidad de resolver la condición por medio de cirugías y uso de antibióticos [40, 57]. Se

Figura 3. Venta total de antibióticos (en millones de US$) en Ecuador durante el período 2006 a 2011
requiere un examen físico previo que incluya exámenes de laboratorio: biometría hemática, química sanguínea, elec- trolitos, análisis de orina, tasa de sedimentación y proteína C reactiva. Adicionalmente, imágenes de rayos X de pe- cho y del área afectada. También se puede solicitar cuan- do sea necesario un electrocardiograma. Para mejorar la calidad del tejido afectado se recomienda evitar el consu- mo de productos con nicotina [58, 59].
Tan pronto como se haya completado el consentimiento informado se puede pasar al tratamiento, el cual consiste en sesiones de 90 minutos a dos atmosferas en total. En caso de que se haya aislado en el antibiograma una bacteria agresiva (como la E. coli o alguna Pseudomona spp.) presente en las lesiones, se pude aumentar a 2.5 atmosferas totales. Estas sesiones deben continuar por un mínimo de 14 veces hasta después de que se haya logrado cerrar la herida o hasta completar un total de 40. Como estudios de control se deben pedir imágenes de rayos X o resonancia magnética del área afectada luego de 20 y 40 sesiones. Se puede evaluar la biometría y tasa de sedimentación cada semana, además, de un examen físico de la zona afec- tada [58]. Luego de que se ha completado el tratamiento, se deben realizar exámenes de rayos X dependiendo de las indicaciones del especialista y comprobar si existe mejoría radiográfica.
Entre otras recomendaciones, en pacientes diabéticos se puede evaluar el nivel de glucosa de la sangre por medio de un pinchazo en el dedo. Durante la terapia se debe evi- tar vestimentas sintéticas a base de derivados de petróleo. Y, es importante que este tratamiento haya sido solicitado por el médico tratante y se realice bajo su vigilancia [58].
La osteomielitis crónica es una infección difícil de tratar, que requiere de muchos esfuerzos por parte del paciente y del personal médico, representando gastos elevados para los sistemas de salud y ocasionando secuelas físicas y emo- cionales en los pacientes que la padecen. El tratamiento médico es indispensable y requiere terapias antibióticas agresivas, sin embargo, los altos índices de multiresistencia de las bacterias causantes de la mayoría de las osteomielitis, obligan a pensar en terapias coadyuvantes que mejoren el pronóstico y reduzcan las recaídas, los días de hospitalización y los costos a los sistemas de salud.
La terapia hiperbárica de oxígeno tiene efectos beneficiosos sobre las heridas de difícil acceso y un manejo adecuado con HBOT favorece la formación de nuevo tejido; además, facilita la eliminación de los microorganismos por medio la liberación de radicales libres de oxígeno y po- tencia el funcionamiento de los antibióticos.
Finalmente, existen varias cámaras hiperbári- cas en Ecuador y su uso podría estar justificado en determinados casos de esta patología. Sin embargo, es fundamental disponer de mayor información epidemiológica local sobre la enfer- medad y estimar de mejor forma su eficacia a través de estudios clínicos comparativos.
Wideman RF, Prisby RD. Bone circulatory disturbances in the development of spon- taneous bacterial chondronecrosis with osteomyelitis: a translational model for the pathogenesis of femoral head necrosis. Front Endocrinol (Lausanne) 2013; 3: 183. doi: 10.3389/fendo.2012.00183
Soucacos PN, Kokkalis ZT, Piagkou M, Jo- hnson EO. Vascularized bone grafts for the management of skeletal defects in orthopaedic trauma and reconstructive surgery. Injury 2013; 44: S70–S75.
David R, Barron BJ, Madewell JE. Os- teomyelitis, acute and chronic. Radiol Clin North Am 1987; 25 (6): 1171–201.
Uçkay I, Buchs NC, Seghrouchni K, Assal M, Hoffmeyer P, Lew D. Bacterial osteomyeli- tis: The clinician’s point of view. In: Signore A, Quintero AM, editors. Diagnostic Ima- ging of Infections and Inflammatory Disea- ses [Internet]. Hoboken, NJ, USA: John Wi- ley & Sons, Inc.; 2013 [cited 2014 Nov 13].
p. 15–26. Available from: http://doi.wiley. com/10.1002/9781118484388.ch2
Rao N, Ziran BH, Lipsky BA. Treating os- teomyelitis: antibiotics and surgery. Plast Reconstr Surg 2011; 127: 177S–187S.
Sinche M. Factores de riesgo de la os- teomielitis crónica en pacientes adultos, área de traumatología del Hospital Pro- vincial General Docente Riobamba, 2010. [Riobamba-Ecuador]: Escuela Superior Politécnica de Chimborazo; 2010.
Karns M, Dailey SK, Archdeacon MT. Treatment of calcaneal fracture with se- vere soft tissue injury and osteomyelitis: A case report. J Foot Ankle Surg 2014; Aug 12 [Epub ahead of print]. Available from: http://www.sciencedirect.com/science/ article/pii/S1067251614002427
Perlman MH, Patzakis MJ, Kumar PJ, Hol- tom P. The incidence of joint involvement with adjacent osteomyelitis in pediatric patients. J Pediatr Orthop 2000; 20 (1): 40–43.
Rosenbaum DM, Blumhagen JD. Acute epiphyseal osteomyelitis in children. Ra- diology 1985; 156 (1): 89–92.
Chan YF, Woo KC. Penicillium marneffei osteomyelitis. J Bone Joint Surg Br 1990; 72 (3): 500–03.
Lentz Mw, NoyeS FR. Osseous deformity from osteomyelitis variolosa: a case re- port. Clin Orthop 1979; 143: 155–57.
Elliott WD. Vaccinial osteomyelitis. Lancet 1959; 274 (7111): 1053–55.
Tabrizi R, Dehghani Nazhvani A, Vahedi A, Gholami M, Zare R, Etemadi Parsa R. Herpes Zoster induced osteomyelitis in the immunocompromised patients: A 10-year multicenter study. J Dent (Shiraz) 2014; 15 (3): 112–16.
Stein GE. Should we use ceftriaxone to treat staphylococcal osteoarticular infec- tions? Infect Dis Clin Pr 2014; 22 (3): 130–31.
Calhoun JH, Manring MM, Shirtliff M. Os- teomyelitis of the long bones. Semin Plast Surg 2009; 23 (2): 59–72.
Wang R, Cai Y, Zhao YF, Zhao JH. Osteomye- litis of the condyle secondary to pericoronitis of a third molar: a case and literature review. Aust Dent J 2014; 59 (3): 372–74.
Brand RA. 50 Years Ago in CORR: Osteomye- litis since the advent of antibiotics; a study of infants and children - Gordon M. Cottington, MD, Jay M. Riden, MD, and Albert B. Fergu- son, Jr, MD CORR 1959; 14: 97–101. Clin Or- thop Relat Res 2011; 469 (11): 3257–58.
Frederickson B, Yuan H, Olans R. Manage- ment and outcome of pyogenic vertebral osteomyelitis. Clin Orthop 1978; 131: 160–67.
Sapico FL, Montgomerie JZ. Vertebral os- teomyelitis. Infect Dis Clin North Am 1990; 4 (3): 539–50.
Epstein AK, Pokroy B, Seminara A, Aizenberg
J. Bacterial biofilm shows persistent resistan- ce to liquid wetting and gas penetration. Proc Natl Acad Sci 2011; 108 (3): 995–1000.
Cowan LJ, Stechmiller JK, Phillips P, Yang Q, Schultz G. Chronic wounds, biofilms and use of medicinal larvae. Ulcers [In- ternet]. 2013 [cited 2014 Mar 12]; 2013. Available from: http://www.hindawi.com/ journals/ulcers/2013/487024/abs/
Brady RA, Leid JG, Calhoun JH, Costerton JW, Shirtliff ME. Osteomyelitis and the role of biofilms in chronic infection. FEMS Im- munol Med Microbiol 2008; 52 (1): 13–22.
Abdulhadi MA, White AM, Pollock AN. Bro- die abscess. Pediatr Emerg Care 2012; 28 (11): 1249–51.
Chang Y-C, Shieh Y-S, Lee S-P, Hsia Y-J, Lin C-K, Nieh S, et al. Chronic osteomyelitis with proliferative periostitis in the lower jaw. J Dent Sci [Internet]. 2012 [cited 2014 Nov 19]; Available from: http://www.sciencedirect. com/science/article/pii/S1991790212001626
Trivedi BD. Garre’s sclerosing osteomyelitis treated endodontically – a case report. Int J Dent Case Reports 2013; 3 (2): 31–35.
Panda M, Ntungila N, Kalunda M, Hin- senkamp M. Treatment of chronic os- teomyelitis using the Papineau technique. Int Orthop 1998; 22 (1): 37–40.
Polyzois VD, Galanakos SP, Tsiampa VA, Papakostas ID, Kouris NK, Avram AM, et al. The use of Papineau technique for the treatment of diabetic and non-diabetic lower extremity pseudoarthrosis and chro- nic osteomyelitis. Diabet Foot Ankle [In- ternet]. 2011 Mar 4 [cited 2014 Nov 13];2. Available from: http://www.ncbi.nlm.nih. gov/pmc/articles/PMC3284281/
Gokalp MA, Guner S, Ceylan MF, Dogan A, Sebik A. Results of treatment of chro- nic osteomyelitis by “gutter procedure and muscle flap transposition operation. Eur J Orthop Surg Traumatol 2014; 24 (3): 415–19.
Belthur MV, Birchansky SB, Verdugo AA, Mason EO, Hulten KG, Kaplan SL, et al. Pathologic fractures in children with acu- te Staphylococcus aureus osteomyelitis. J Bone Jt Surg 2012; 94 (1): 34–42.
Altschuler EL, Yoon RS, Dentico R, Liporace FA. Spontaneous patella fracture presen- ting as osteomyelitis in focal dermal hypo- plasia. The Knee 2012; 19 (4): 500–03.
Instituto Nacional de Estadisticas y Censos INEC. Variables de Egresos Hospitalarios y Defunciones [Internet]. Sistema Integrado de Consultas. [cited 2014 Nov 13]. Availa- ble from: http://redatam.inec.gob.ec/
IMS. Intercontinental Marketing Services Health (IMS Health - Intelligence Applied). El mercado farmaceutico Ecuatoriano. 2011.
D’Agostino D, Poff A. Hyperbaric oxygen therapy. Health (N Y) [Internet]. 2013 [ci- ted 2014 Nov 19]; 2013. Available from: http://www.naturalmedicine.co.za/in- dex.php?option=com_content&view
=article&id=11985:hyperbaric-oxygen- therapy&catid=1530:natural-therapies
Braswell C, Crowe DT. Hyperbaric oxygen therapy. Compend Contin Educ Vet 2012; 34 (3): E1–5.
Welcome to OxyHealth LLC protable hy- perbaric chambers; 2014. Available from: http://www.oxyhealth.com/.
Ortiz-Prado E, Natah S, Srinivasan S, Dunn JF. A method for measuring brain partial pressure of oxygen in unanesthetized un- restrained subjects: the effect of acute and chronic hypoxia on brain tissue PO(2). J Neurosci Methods 2010; 193 (2): 217–25.
Sanders RW, Katz KD, Suyama J, Akhtar J, O’Toole KS, Corll D, et al. Seizure during hyperbaric oxygen therapy for carbon monoxide toxicity: a case series and five- year experience. J Emerg Med 2012; 42 (4): e69–e72.
Seidel R, Carroll C, Thompson D, Diem RG, Yeboah K, Hayes AJ, et al. Risk fac- tors for oxygen toxicity seizures in hyper- baric oxygen therapy: case reports from multiple institutions. Undersea Hyperb Med J Undersea Hyperb Med Soc Inc 2012; 40 (6): 515–19.
Narkowicz CK, Vial JH, McCartney PW. Hyperbaric oxygen therapy increases free radical levels in the blood of humans. Free Radic Res 1993; 19 (2): 71–80.
Thom SR. Hyperbaric oxygen: its mecha- nisms and efficacy. Plast Reconstr Surg 2011; 127 (Suppl 1): 131S–141S.
Osteomielitis crónica y terapia con oxígeno hiperbárico como coadyuvante terapéutico
Ortiz-Prado E, et. al.

![]()
Thomson CH. Biofilms: do they affect wound healing? Int Wound J 2011; 8 (1): 63–67.
James GA, Swogger E, Wolcott R, Pulcini E deLancey, Secor P, Sestrich J, et al. Biofilms in chronic wounds. Wound Repair Regen 2008; 16 (1): 37–44.
Signoretto C, Bianchi F, Burlacchini G, Ca- nepari P. Microbiological evaluation of the effects of hyperbaric oxygen on periodontal disease. New Microbiol 2007; 30 (4): 431–37.
Kim PJ, Steinberg JS. Wound care: biofilm and its impact on the latest treatment mo- dalities for ulcerations of the diabetic foot. Semin Vasc Surg 2012; 25 (2): 70–74.
Lentrodt S, Lentrodt J, Kübler N, Mödder U. Hyperbaric oxygen for adjuvant therapy for chronically recurrent mandibular osteomye- litis in childhood and adolescence. J Oral Maxillofac Surg 2007; 65 (2): 186–91.
Uysal B, Yasar M, Ersoz N, Coskun O, Kilic A, Cayc T, et al. Efficacy of hyperbaric oxygen therapy and medical ozone the- rapy in experimental acute necrotizing pancreatitis. Pancreas 2010; 39 (1): 9–15.
Steele CL, Cridge C, Edgar JDM. A novel treatment in X-linked agammaglobulinae- mia-hyperbaric oxygen therapy in refrac- tory chronic wounds. J Clin Immunol 2014; 34 (7): 784–87.
Kadouri DE, Tran A. Measurement of pre- dation and biofilm formation under diffe- rent ambient oxygen conditions using a simple gasbag-based system. Appl Envi- ron Microbiol 2013; 79 (17): 5264–71.
Delasotta LA, Hanflik A, Bicking G, Manne- lla WJ. Hyperbaric oxygen for osteomyeli- tis in a compromised host. Open Orthop J 2013; 7: 114–17.
Wang J, Li F, Calhoun J. H, Mader J. T. The role and effectiveness of adjunctive hy- perbaric oxygen therapy in the manage- ment of musculoskeletal disorders. J Post- grad Med 2002; 48 (3): 226–31.
Esterhai JL Jr, Pisarello J, Brighton CT, Hep- penstall RB, Gellman H, Goldstein G. Ad- junctive hyperbaric oxygen therapy in the treatment of chronic refractory osteomye- litis. J Trauma 1987; 27 (7): 763–68.
Mosquera S. Oxigenoterapia hiperbárica
| La Revista | EL UNIVERSO [Internet]. [ci- ted 2014 Nov 14]. Available from: http:// www.larevista.ec/orientacion/salud/oxi- genoterapia-hiperbarica
El Telégrafo. Oxigenación hiperbárica de uso para buzos a fines clínicos [Internet]. [cited 2014 Nov 14]. Available from: http:// www.telegrafo.com.ec/sociedad/item/ oxigenacion-hiperbarica-de-uso-para- buzos-a-fines-clinicos.html
El Extra. Extra.ec - Cámara de oxígeno, aliada en tratamientos médicos [Internet]. [cited 2014 Nov 14]. Available from: http:// diario-extra.com/ediciones/2013/05/21/ especial/camara--de-oxigeno--aliada- en--tratamientos--medicos/
Metro Ecuador. Oxígeno, terapia para pie diabético - Metro Ecuador : Metro Ecua- dor [Internet]. [cited 2014 Nov 14]. Avai- lable from: http://www.metroecuador. com.ec/50970-oxigeno-terapia-para-pie- diabetico.html
El Universo. Se da medicina hiperbá- rica en la clínica Alcívar [Internet]. El Universo. 2012 [cited 2014 Nov 14]. Available from: http://www.eluniverso. com/2012/01/24/1/1445/da-medicina- hiperbarica-clinica-alcivar.html
Kindwall EP, Gottlieb LJ, Larson DL. Hyper- baric oxygen therapy in plastic surgery: a review article. Plast Reconstr Surg 1991; 88 (5): 898–908.
National Barometrical Services, INC. Chro- nic refractory osteomyelitis. Hyperbaric Medicine Treatment Protocol Guidelines. 2012th ed. Columbia, SC.
Selçuk CT, Kuvat SV, Bozkurt M, Yasar Z, Gülsün N, Ilgezdi S, et al. The effect of hy- perbaric oxygen therapy on the survival of random pattern skin flaps in nicotine- treated rats. J Plast Reconstr Aesthet Surg 2012; 65 (4): 489–93.